Candidiasis

Muchas mujeres pueden llegar a sufrir candidiasis vaginal en algún momento de su vida. Candida albicans es un tipo común de hongo que, a menudo, se encuentra en pequeñas cantidades en la vagina, la boca, el tubo digestivo y en la piel. La mayoría de las veces, no ocasiona infección ni síntomas.
La cándida, y muchos otros microorganismos que normalmente viven en la vagina, se mantienen mutuamente en equilibrio. Sin embargo, algunas veces, la cantidad de cándida aumenta, y esto lleva a que se presente una candidiasis.
¿Qué es la candidiasis?
Las candidiasis son micosis, es decir, infecciones producidas por hongos que pertenecen a la especie Candida. Suelen presentar las siguientes características:
- Pueden ser infecciones agudas, subagudas o crónicas.
- Afectan a la piel, a las mucosas y a los tejidos profundos.
- La sintomatología es muy variable.
- El pronóstico también es muy variable. Desde leves infecciones mucocutáneas a comprometer la vida del paciente en casos de inmunosupresión severa.
- Son micosis oportunistas.
Candida spp*
Es un género formado por hongos con aspecto de levadura, unicelulares, en su mayoría. Dentro del género, las especies de interés clínico son:
- Candida albicans: es la especie más virulenta y la responsable de más de la mitad de los cuadros.
- Candida glabrata.
- C. parapsilosis: asociada al uso de catéteres, sondas y agujas.
- C. krusei: asociada a la toma de Flukonazol (es un antifúngico).
* Las siglas spp se utilizan para indicar que se está haciendo referencia a todas las especies que forman parte del género.
¿Qué son los patógenos oportunistas?
Los patógenos oportunistas son aquellos que, en condiciones normales, no infectan a una persona sana. Debe existir una alteración en cualquiera de las barreras biológicas del sistema inmunitario para que esto ocurra.
El género Candida, al igual que la mayoría de los hongos y algunas bacterias, pertenece a este grupo de patógenos. De hecho, Candida forma parte de la flora normal de piel y mucosas de un alto porcentaje de la población.
¿Cómo se produce la candidiasis?
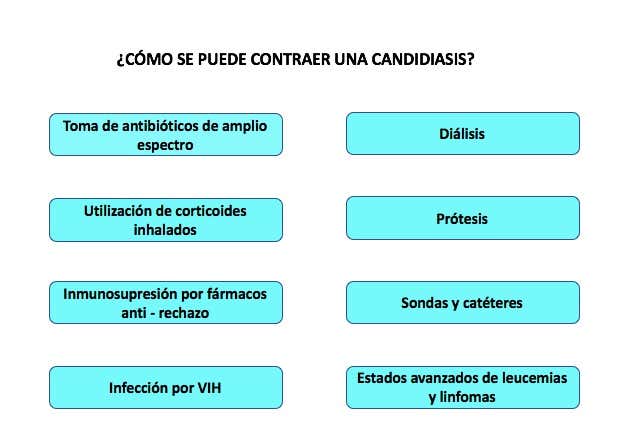
Por alteración de las barreras mecánicas: daño en piel y mucosas (barreras primarias). Esto es lo que ocurre en pacientes con catéteres, con sondas, con prótesis o sometidos a diálisis. Del mismo modo, se explica la infección en los usuarios de drogas por vía parenteral (inyectables).
En el caso de que el hongo pase al torrente sanguíneo, puede afectar a casi cualquier órgano. Aparece en pacientes con inmunodepresión severa (VIH mal controlado y fase terminal de leucemia).
El daño en la piel o en mucosas hace que esta zona deje de actuar como barrera, permitiendo la colonización por parte del hongo. Así, los pinchazos con jeringuillas o la erosión de la mucosa que ocasiona un catéter predisponen a la infección.
Debido a alteraciones de la flora bacteriana
El daño en la flora bacteriana se produce, en muchas ocasiones, por la toma de antibióticos de amplio espectro. Esto se explica por el campo de actuación tan amplio que tienen.
Los antibióticos “atacan” tanto a las bacterias responsables de la infección, como a las que forma parte de la flora. Al desaparecer esta barrera, existe la posibilidad de una micosis. Por ejemplo, es relativamente frecuente encontrar casos de candidiasis vaginal en mujeres jóvenes tras la toma de antibióticos.
Estados de inmunosupresión
Ya tenga su origen en una enfermedad, como es el caso de los pacientes con VIH, o sea de origen farmacológico, como ocurre con los pacientes trasplantados y tratados con fármacos antirrechazo.
Clínica: candidiasis superficiales
Muguet (candidiasis orofaríngea)
Se caracteriza por la aparición de pseudomembranas blancas que cubren la lengua, el paladar blando y la mucosa oral. Si estas se extraen dejan al descubierto una superficie enrojecida y erosionada. Pueden llegar a ser muy dolorosas y comprometer la deglución y la respiración.
Aparece fundamentalmente en pacientes con VIH (hasta el 90 %), siendo una de las primeras manifestaciones de la enfermedad. Aunque es una de las infecciones oportunistas más frecuentes que afectan a estos pacientes, la incidencia se ha reducido últimamente.
Afecta también a pacientes con cáncer por el debilitamiento del sistema inmune y a recién nacidos por su inmadurez.
Vaginitis y vulvovaginitis por Candida
Es relativamente frecuente. Clínicamente se caracteriza por:
- Escozor vulvar y vaginal muy intensos, especialmente al orinar.
- Aspecto congestionado y muy enrojecido de la mucosa genital.
- Aparición de placas blanquecinas sobre la mucosa enrojecida.
- Secreción vaginal blanquecina y densa, con grumos. Descrita como “con aspecto de requesón”.

No te pierdas: ¿Qué sabes de la candidiasis vulvovaginal?
Balanitis por Cándida
La balanitis es menos frecuente que la vaginitis. Normalmente aparece asociada diabetes, en individuos no circuncidados o en casos de historia previa de Candidiasis en la pareja.
Sobre el glande y el prepucio aparecen lesiones enrojecidas de aspecto erosionado y pústulas superficiales, normalmente dolorosas. Puede acompañarse de sensación de quemazón y escozor que aumentan al orinar.
Candidiasis cutánea
Aparece fundamentalmente en los pliegues cutáneos y en zonas donde la ropa ajustada ocluye la piel. Se debe a que, en ambos casos, se crean zonas cálidas y relativamente húmedas.
Cursa con una erupción enrojecida que causa picazón intensa y malestar. Se localiza principalmente en nalgas, bajo las mamas, en genitales y otras zonas de la piel. Además, en algunas ocasiones pueden infectarse los folículos pilosos y aparecer una especie de granitos.
Es relativamente frecuente que en lactantes la dermatitis del pañal se sobreinfecte por Candida, y que se agudicen los síntomas de la primera.
APECED: poliendocrinopatía autoinmune de tipo 1
Se trata de una enfermedad muy rara, de origen genético que se debe a una mutación en el gen AIRE. La enfermedad aparece en la infancia con candidiasis de repetición, orales y ungueales, sin motivo aparente.
Más adelante aparece una disfunción de origen autoinmune en varias glándulas. Se suman entonces cuadros de hipoparatiroidismo, insuficiencia suprarrenal y enfermedad de Addison.
Clínica: candidiasis profundas
Esofagitis por Candida
Es típica de pacientes inmunodeprimidos. Aparece muy frecuentemente en pacientes con VIH o linfomas y, con menos frecuencia, durante tratamientos con corticoides. La sintomatología es llamativa:
- Sensación de quemazón retroesternal.
- Dificultad para tragar (disfagia).
- Pirosis.
Además, aparecen pseudomembranas blanquecinas a lo largo de la mucosa esofágica.
Clínica: candidiasis invasora
En estos casos el hongo pasa al torrente sanguíneo, por lo que puede afectar a casi cualquier órgano. Aparece en pacientes con una inmunodepresión muy severa (VIH mal controlado y fase terminal de leucemia).
Es un cuadro muy grave, con mal pronóstico la mayoría de las veces.
Diagnóstico
El diagnóstico se realiza mediante la obtención y el análisis de cultivos. Estos se recogen realizando un frotis de la zona afectada y se cultivan en un medio adecuado. Posteriormente, los cultivos se analizan al microscopio.
¿Se puede prevenir la candidiasis?

Es importante mantener unabuena higiene personal. Tras las duchas, secar bien los pliegues cutáneos y cuidar apropiadamente la zona genital. En el caso de las embarazas es conveniente, incluso, acompañar la dieta con yogures bioactivos que favorezcan el mantenimiento de la acidez vaginal.
El tratamiento se pauta según el tipo de micosis. Por lo que será el médico el encargado de recetar el más adecuado según el diagnóstico.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- McCarty, T. P., & Pappas, P. G. (2016). Invasive Candidiasis. Infectious Disease Clinics of North America. https://doi.org/10.1016/j.idc.2015.10.013
- Millsop, J. W., & Fazel, N. (2016). Oral candidiasis. Clinics in Dermatology. https://doi.org/10.1016/j.clindermatol.2016.02.022
- Maurissen, W., Van Meensel, B., Verguts, J., Donders, G., & Lagrou, K. (2009). Vulvovaginal candidiasis. Tijdschrift Voor Geneeskunde. https://doi.org/10.2143/TVG.65.23.2000660
- Arendrup, M. C. (2010). Epidemiology of invasive candidiasis. Current Opinion in Critical Care. https://doi.org/10.1097/MCC.0b013e32833e84d2
- Arroyo-Fajardo, A., San Juan-Delgado, M. F., & García-Rodríguez, J. (2017). Vaginitis por candida glabrata: ¿la gran olvidada? Revista Iberoamericana De Micología, 34(4), 246. doi:10.1016/j.riam.2017.01.001
- Prieto Santa Anna, Luz Marina, Illnait Zaragozí, María Teresa, Ramos Rodallegas, Edna G., Lazcano Herrero, Bonfilio, Márquez Sánchez, Norma, Cantelar de Francisco, Nereyda, Manzur Katriba, Julián, & Martínez Machín, Gerardo. (2006). Candidiasis oral en pacientes seropositivos al VIH y casos SIDA: Aspectos clínicos, micológicos y terapéuticos. Revista Cubana de Medicina Tropical, 58(3) Recuperado en 11 de junio de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0375-07602006000300001&lng=es&tlng=es.
- Estrada Pereira, Gladys Aída, Márquez Filiu, Maricel, Díaz Fernández, José Manuel, & Sánchez Cuza, Odalis. (2015). Candidiasis bucal en pacientes con tratamiento antineoplásico. MEDISAN, 19(9), 1080-1087. Recuperado en 11 de junio de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192015000900002&lng=es&tlng=es.
- Palacios Martínez D, Díaz Alonso RA, Gutiérrez López M, Gordillo López FJ, Arranz Martínez E, Ruiz García A. Esofagitis candidiásica en una paciente inmunocompetente: a propósito de un caso. An Sist Sanit Navar. 2013;
