¿Qué es la osteomielitis?
La osteomielitis es una infección ósea que se suele producir por la acción de las bacterias piógenas, las que producen pus. Sin embargo, también se puede producir por el bacilo de la tuberculosis o incluso hongos.
Veamos más a continuación.
Tipos y causas de la osteomielitis
Podemos distinguir entre osteomielitis aguda y crónica. La aguda es la que evoluciona en menos de dos semanas. Mientras que la crónica, es la que evoluciona en más de cuatro semanas o que no responde al tratamiento antibiótico. En ese caso, se requeriría cirugía para su curación.
En general, el hueso es una estructura resistente a la infección. Sin embargo, los microorganismos pueden penetrar en el hueso a través de un foco cercano, de la sangre o de una herida penetrante.
A la hora de hablar de las causas de la osteomielitis, podemos distinguir entre las causas de la osteomielitis aguda y las de la crónica.
Osteomielitis aguda
La principal causa de la osteomielitis aguda es la propagación de una infección en otro órgano por la sangre. Aunque muchas veces no se conoce el origen de la infección inicial, el foco puede estar en:
- Una infección de orina.
- Una infección dental.
- Catéteres contaminados.
Este tipo de osteomielitis se produce sobre todo en personas menores de 15 años o mayores de 50. Asimismo, se da con frecuencia en pacientes con enfermedades crónicas, como la cirrosis o la diabetes. Por otro lado, se asocia con el uso de drogas inyectadas.
Las bacterias que más producen este tipo de osteomielitis son los cocos gram positivos. Sin embargo, también puede ser causada por la bacteria de la tuberculosis o por bacilos gram negativos.
Osteomielitis crónica
Este tipo de osteomielitis la padecen sobre todo adultos, y está asociada a:
- Intervenciones quirúrgicas.
- Debido a la proximidad a un foco infeccioso.
- Traumatismos, sobre todo debido a fracturas abiertas.
- Patologías vasculares periféricas, por ejemplo, el pie diabético.
Además, los microorganismos que pueden causar esta infección son:
- Isquemia.
- Bacterias gran positivas.
- Pseudomonas en el pie diabético.
- Fracturas abiertas con heridas sucias.
- Bacterias anaeróbias presentes en mordeduras.
- Ciertos estreptococos, en presencia de prótesis articular.
Síntomas
Los síntomas de la osteomielitis aguda pueden ser muy variables. Estos dependen en gran medida de lo aguda que sea la infección, el microorganismo responsable y de la localización de los huesos afectados.
Además, también dependerá de las enfermedades base que tenga el paciente. Lo más común es que en la zona afectada aparezca:
- Tumefacción de las partes blandas.
- La zona afectada presenta dolor intenso.
- Se produce una limitación de la movilidad de la zona afectada.
En ocasiones, la celulitis puede estar asociada a la osteomielitis, ya que se trata de una inflamación del tejido celular subcutáneo y de la piel. Como síntomas generales:
- Malestar general.
- Fiebre asociada con escalofríos.
- Puede darse el caso de la pérdida de peso.
En cuanto a la osteomielitis crónica, la fiebre puede ser baja o incluso no producirse. Por otro lado, los síntomas locales: el dolor, la tumefacción y el enrojecimiento pueden ser menos visibles en un primer momento.
En ocasiones, se pueden formar fístulas en los lugares en los que se drena la secreción purulenta. Asimismo, si la parte afectada es la columna vertebral, se puede producir una absceso epidural. En los casos de mayor gravedad, se puede llegar a producir una compresión de la médula espinal su inflamación.
De manera menos común, en casos más graves, la infección puede extenderse a zonas adyacentes a la columna. Se formaría así un absceso paravertebral o en el músculo psoas.
Diagnóstico
Es muy importante diagnosticar de manera oportuna la osteomielitis aguda. Esto se debe a que con un tratamiento antibiótico adecuado se puede evitar la necrosis del hueso y que la enfermedad se vuelva crónica. Algunas pruebas incluyen:
- Hemocultivos: se trata de un examen de laboratorio para verificar si hay bacterias u otros microorganismos en la sangre.
- Biopsia de hueso: se trata de una prueba en la que se extrae una porción de huesos o de médula ósea.
- Gammagrafía del hueso: un examen de imagen utilizado para diagnosticar enfermedades óseas.
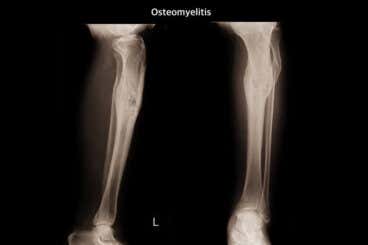
- Radiografía del hueso: se trata de una prueba de imagen para examinar los huesos.
- Hemograma o conteo sanguíneo completo (CSC): esta prueba mide la cantidad de glóbulos rojos, de glóbulos blancos, la cantidad total de hemoglobina en la sangre y la fracción de la sangre compuesta de glóbulos rojos (hematocrito).
Tratamiento de la osteomilitis
Es importante señalar que un diagnóstico y tratamiento precoz puede mejorar el pronóstico significativamente.
El objetivo del tratamiento es detener la infección, así como reducir posibles daños en el hueso y en tejidos adyacentes. Para ello, se suministran antibióticos para eliminar las bacterias causantes de la infección.
Hay que tener en cuenta que se puede recibir más de un antibiótico a la vez. Además, los antibióticos se suelen tomar de entre 4 y 6 semanas, suministrándose en muchas ocasiones por vía intravenosa en un primer momento, seguido de un posterior paso a antibióticos por vía oral.
Este tratamiento con antibióticos puede ser suficiente en el caso de la osteomielitis aguda. Sin embargo, en los casos de la crónica, puede ser necesario recurrir a la cirugía para limpiar el foco de la infección.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Hernández, T., Zarzoso, S., Navarro, M., Santos, M., González, F., & Saavedra, J. (2014). Osteomielitis y artritis séptica. Protocolos Diagnósticos-Terapéuticos de AEP: Infectología Pediátrica.
- Ugalde Ovares, C. E., & Morales Castro, D. (2014). Osteomielitis Revisión Biblográfica. Medicina Legal Costa Rica.
- Berbari EF, Steckelberg JM, Osmon DR. Osteomyelitis. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases, Updated Edition. 8th ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 106.
- Matteson EL, Osmon DR. Infections of bursae, joints, and bones. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 272.
- Raukar NP, Zink BJ. Bone and joint infections. In: Walls RM, Hockberger RS, Gausche-Hill M, eds. Rosen’s Emergency Medicine: Concepts and Clinical Practice. 9th ed. Philadelphia, PA: Elsevier; 2018:chap 128.