¿Qué es una equimosis?
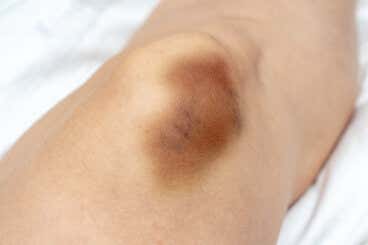
La equimosis es una lesión elemental de la piel. Puede que la hayas notado en tu cuerpo alguna vez o en el cuerpo de alguien más. ¿Quieres saber qué es, su evolución en el tiempo y sus posibles causas? ¡Sigue leyendo!
Esta lesión a veces preocupa y otras veces pasa desapercibida. Sin embargo, para la medicina legal, tiene una importancia fundamental. Su forma, su tiempo de evolución y su diferenciación con el hematoma, por ejemplo, resultan pruebas en los procesos judiciales.
Equimosis: ¿cómo se define?
Podemos decir que la equimosis es un depósito de sangre que se localiza en la zona subcutánea, debajo de la piel. En esta lesión, la piel que se encuentra por encima del depósito no tiene heridas ni ninguna otra lesión acompañante.
La sangre acumulada proviene de la ruptura de vasos sanguíneos.
Cuando la sangre sale de los vasos sanguíneos, el proceso se llama extravasación, como indican desde la State Medical Society of Wiscosin. Entonces, podemos decir que la equimosis proviene de una extravasación que sucede bajo una piel intacta, sin daños.
Los vasos sanguíneos se rompen por un golpe que los abre, porque una infección los destruye desde dentro o porque se desgarran los músculos de esa zona. Estas tres causas, por ejemplo, explican por qué no notamos heridas en la piel.
La equimosis no es exclusiva de la parte externa del cuerpo. O sea, que no solo la vemos en las piernas, los brazos o el abdomen, por ejemplo. También se puede manifestar bajo una membrana mucosa, como en la región interna de la cavidad bucal.
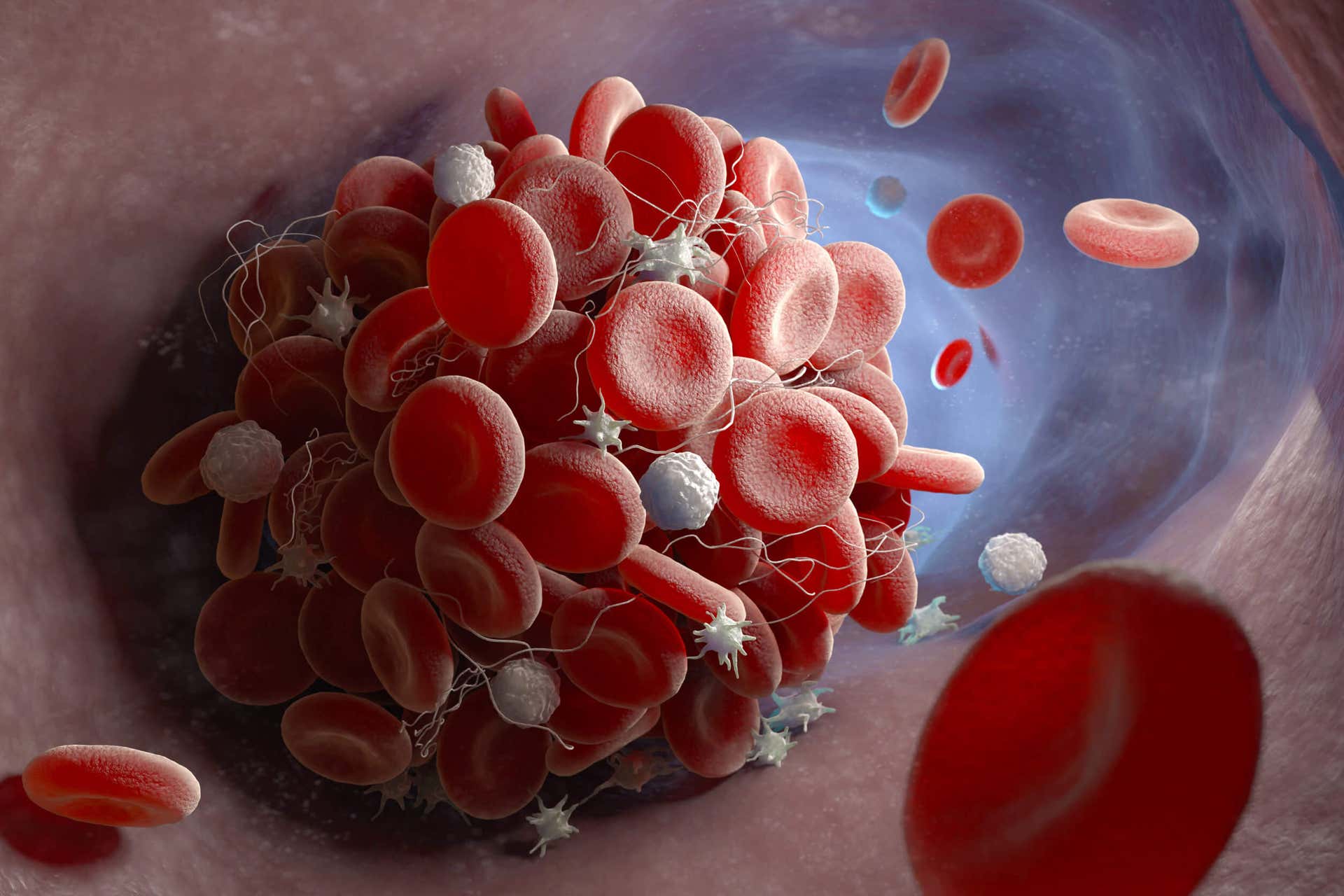
¿Cómo cambia de color con el tiempo?
El proceso de la equimosis se autolimita. Esto significa que, transcurrido un cierto periodo, la sangre es reabsorbida por el propio cuerpo.
Durante la reabsorción, que puede tardar semanas, el color de la piel de la zona afectada cambia. Los mismos cambios de tono indicarán el tiempo transcurrido. Es un dato de gran valor para la medicina legal, ya que determina fechas estimativas para la ocurrencia de las lesiones, como relata la Revista de Medicina Legal de Costa Rica.
Inclusive, ya se está trabajando en proyectos con inteligencia artificial, para que redes neuronales entrenadas cataloguen las características de las equimosis y determinen su tiempo de evolución. Así lo comenta una tesis universitaria de la Universidad Nacional Mayor de San Marcos.
La sangre tiene color rojo cuando está dentro de los vasos. Una vez que sale de ellos y se ubica en el espacio subcutáneo, es tomada por células de defensa que se conocen como macrófagos. Dentro de los macrófagos, la hemoglobina pierde el oxígeno que transportaba y su color se hace más oscuro.
El rojo oscuro de la hemoglobina sin oxígeno se ve desde el exterior del cuerpo como morado o violeta. Este suele ser el color típico con el que identificamos a la equimosis.
Es la coloración de los moretones.
A medida que pasan los días, la hemoglobina se transforma en pigmentos por su descomposición. El color de la equimosis que continúa después del violeta es el verde. Esto sucede porque la hemoglobina se transforma en biliverdina.
Días después, la biliverdina se transformará en bilirrubina. En ese punto, el color de la piel vira del verde al amarillo. Luego, la bilirrubina se convertirá en hemosiderina, lo que se refleja hacia el exterior con un color marrón pálido.
El último paso de la equimosis es la reabsorción total de los restos de sangre. Nuevamente, son los macrófagos los que intervienen, digiriendo toda la hemosiderina restante. La piel vuelve, entonces, a su coloración habitual.
Descubre: ¿En qué consiste la coagulación?
Causas de las equimosis
Hay diferentes factores causales de equimosis. El resultado final es la rotura de los vasos y la extravasación de sangre al espacio subcutáneo. Así que el proceso puede originarse por los siguientes motivos:
- Traumatismos: un golpe en la piel que no la abra, o sea, realizado con un objeto no cortante, podría derivar en equimosis. Los accidentes automovilísticos pueden derivar en traumatismos cerrados y golpes en distintas zonas. En dichos eventos, las lesiones están dentro del cuerpo y no son visibles. Una gran extravasación de sangre significaría una urgencia en ese contexto.
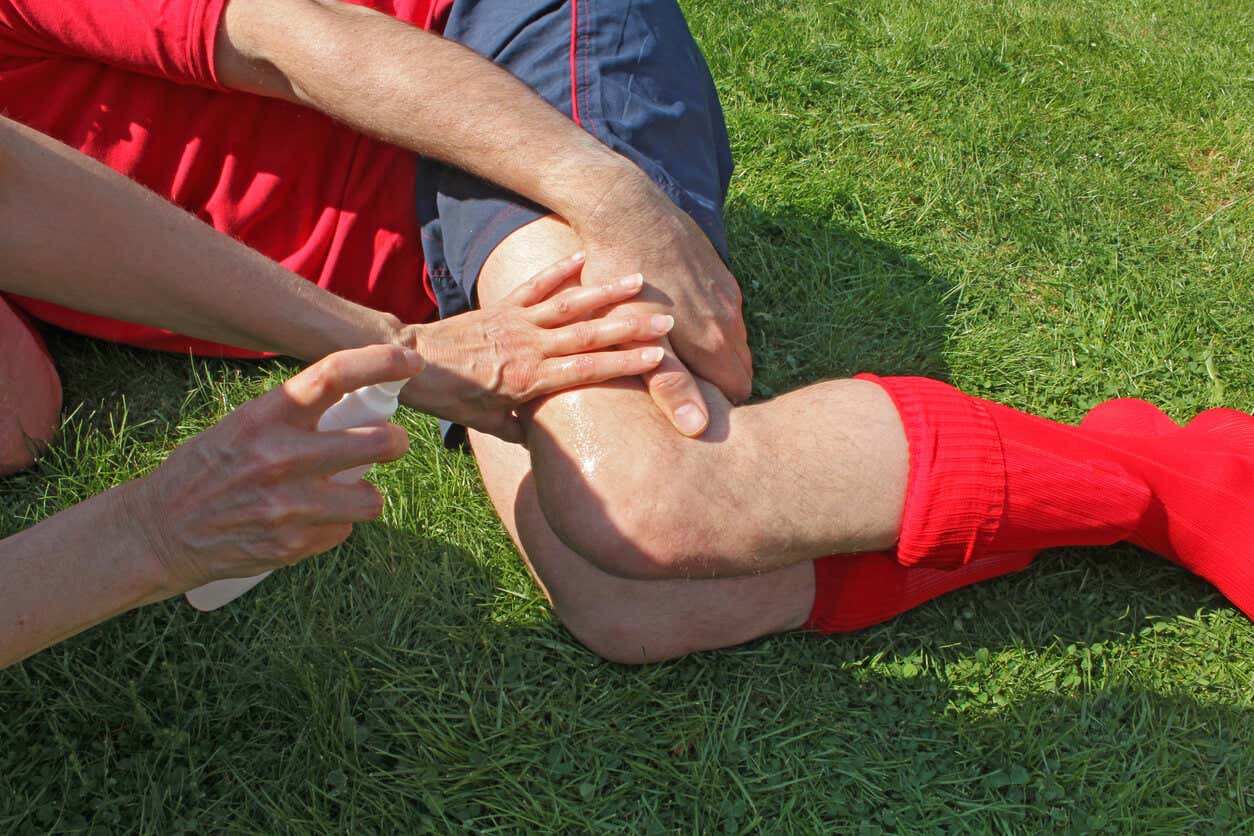
- Práctica de deportes: entre los deportistas es usual la equimosis. A veces, se produce por los traumatismos propios del juego. Otras veces, se trata de un sobreesfuerzo en el entrenamiento, lo que ocasiona lesiones internas en los músculos que extravasan sangre hasta la piel. Lo ideal en estos casos es guardar reposo y aplicar un vendaje compresivo, como lo sugiere un estudio publicado en la revista Offarm.
- Déficit de vitamina K: la vitamina K es una sustancia indispensable para que la coagulación de la sangre sea correcta, como afirman desde los Centros para el Control y la Prevención de Enfermedades (CDC). Una deficiencia de este micronutriente facilitará la formación de equimosis de manera espontánea o ante mínimos golpes.
- Infecciones: algunos procesos infecciosos son propensos a debilitar los vasos sanguíneos y romperlos desde dentro, sin dañar la piel. Además, no es infrecuente que las equimosis sean un signo de un cuadro llamado coagulación intravascular diseminada (CID), el cual puede aparecer como complicación de una infección.
- Trastornos de la coagulación: padecer una patología que afecte a la coagulación, como podría ser la enfermedad de von Willebrand, causará salida de sangre de los vasos. Tal como sucede con el déficit de vitamina K, la equimosis se formará de manera espontánea o por un mínimo trauma.
- Uso de anticoagulantes: hay pacientes que requieren la indicación de medicamentos anticoagulantes por la enfermedad de base que tienen. El consumo de los mismos, si bien resulta ineludible, tiene efectos adversos. Uno de ellos es la formación de equimosis.
Conoce más sobre la Vitamina K
No es lo mismo equimosis que hematoma
Aunque es común utilizar las palabras equimosis, hematoma y petequia como si fuesen sinónimos, en realidad no es así. Para la dermatología, cada una de estas formas de presentación tiene sus características particulares:
- Hematoma: si somos estrictos, un hematoma es una equimosis que eleva la piel que tiene encima. Es decir, que empuja la piel hacia arriba. Por lo que, si pasamos nuestra mano encima, notaremos un desnivel. Según el diccionario del Instituto Nacional del Cáncer, no solo hay hematomas en la piel, sino también en los órganos internos.
- Petequias: las petequias se identifican por el tamaño. ¿Son equimosis? Sí, cumplen con el criterio para ser definidas así, pero no superan los 2 mm. Al pasar ese límite, ya entramos en el terreno de las equimosis propiamente dichas. De acuerdo con el diccionario de la Clínica Universidad de Navarra, este manchado adquiere la forma de puntos en la piel.
Más allá de la nomenclatura, debes recordar que la equimosis suele ser pasajera y se asocia a traumatismos. ¿Te golpeaste, lo recuerdas y en el lugar hay un moretón? Es posible que sea conveniente esperar, aplicar frío local y controlar la evolución de los colores.
En cambio, si te han aparecido moretones de los que no puedes identificar el origen, entonces consulta a un profesional para llegar al diagnóstico. Será imprescindible descartar un trastorno de la coagulación.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Epperla, N., Mazza, J. J., & Yale, S. H. (2015). A Review of Clinical Signs Related to Ecchymosis. WMJ : official publication of the State Medical Society of Wisconsin, 114(2), 61–65. https://pubmed.ncbi.nlm.nih.gov/26756058/
- Jiménez Jiménez, J., Chinchilla Alvarado, S., & Saborío Morales, L. (2016). Evaluación médico-legal de las equimosis cutáneas. Medicina Legal de Costa Rica, 33(1), 35-43. https://www.scielo.sa.cr/scielo.php?pid=S1409-00152016000100035&script=sci_abstract&tlng=es
- Mogollón Gallo, J. D., Merchán Figueroa, M. K., Gualdrón Frías, C. A., Parra Pinzón, P. A., Niño Rodríguez, D. P., & Obando Bustos, V. J. (2020). Coagulación intravascular diseminada. Médicas UIS, 33(2), 75-84. http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192020000200009
- Rosas, M. R. (2011). Lesiones deportivas. Clínica y tratamiento. Offarm: farmacia y sociedad, 30(3), 36-42. https://www.elsevier.es/es-revista-offarm-4-articulo-lesiones-deportivas-clinica-tratamiento-X0212047X11205082
- Tirado Tirado, J. H. (2021). Datación de equimosis usando aprendizaje profundo [tesis de Magister, Universidad Nacional Mayor de San Marcos]. Repositorio de tesis digitales Cybertesis. http://cybertesis.unmsm.edu.pe/handle/20.500.12672/17317
- Centros para el Control y la Prevención de Enfermedades (CDC). (2019). ¿Qué es el sangrado por deficiencia de vitamina K?. Consultado el 22 de abril de 2023. https://www.cdc.gov/ncbddd/spanish/vitamink/facts.html
- Instituto Nacional del Cáncer. (s.f.). Definición de hematoma. Consultado el 22 de abril de 2023. https://www.cancer.gov/espanol/publicaciones/diccionarios/diccionario-cancer/def/hematoma
- Clínica Universidad de Navarra. (s.f.). Petequia. Consultado el 22 de abril de 2023. https://www.cun.es/diccionario-medico/terminos/petequia
