Tratamiento del síndrome nefrítico

El tratamiento del síndrome nefrítico está destinado a evitar complicaciones graves de riesgo para la vida como la glomerulonefritis crónica y enfermedad renal crónica. En ese sentido, una asistencia médica oportuna garantizará, en gran medida, la mejoría del paciente.
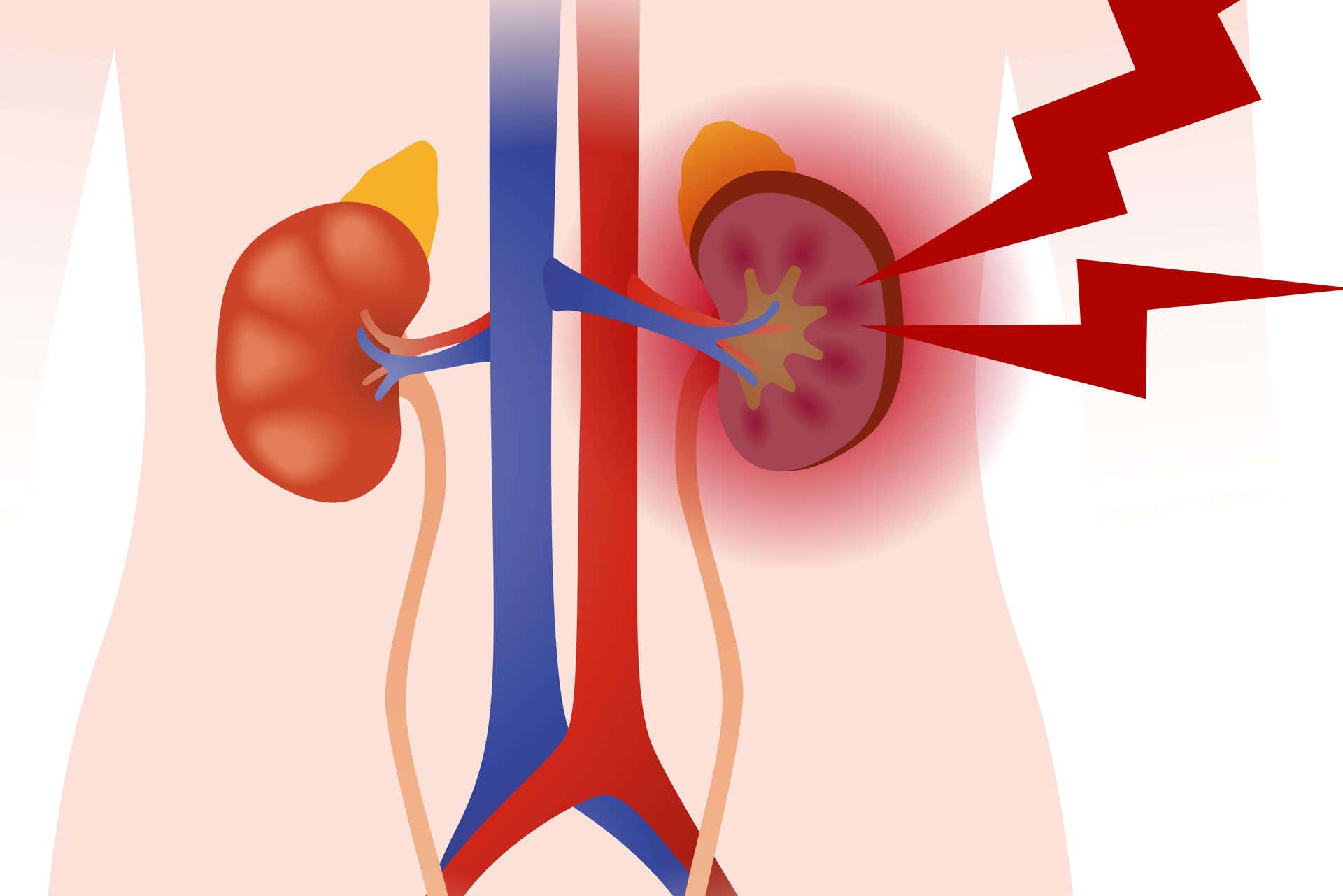
Se llama síndrome nefrítico a los síntomas provocados por la inflamación de los glomérulos. Los gromérulos son unas unidades renales que se encargan del proceso de filtrado. Esta enfermedad se caracteriza por la aparición súbita de hematuria, oliguria, proteinuria y edemas. Por lo general, viene acompañado de deterioro renal e hipertensión.
¿Cómo se produce el síndrome nefrítico?
El síndrome nefrítico tiene lugar cuando se produce una lesión a consecuencia de la inflamación de los glomérulos del riñón. Esto permite el paso de proteínas plasmáticas y células sanguíneas a la orina. Como resultado, se reduce la depuración sanguínea y disminuye significativamente la producción de orina con riesgo de ausencia total de diuresis (anuria). Esta situación produce una acumulación de sustancias nitrogenadas en la sangre y, además, provoca retención de agua y sales (edemas) e hipertensión arterial.
¿Quieres conocer más? 6 cuidados básicos para proteger la salud de tus riñones.
Algunas causas del síndrome nefrítico
Infecciones
- Bacterianas (por estreptococos, estafilococos o neumococos).
- Víricas (hepatitis B y C o la infección por VIH).
- Parasitarias (por ejemplo, la malaria).
- Fúngicas o micosis.
Vasculitis o inflamación de los vasos sanguíneos
- Granulomatosis eosinófíla con poliangitis.
- Granulomatosis con poliangitis.
- Crioglobulinemia.
Trastornos inmunitarios
- Lupus eritematoso sistémico (lupus).
- Síndrome de Goodpasture.
Otras causas
- Nefritis hereditaria.
Diagnóstico
Los médicos indican exámenes para detectar el síndrome nefrítico ante síntomas de sangrados en la orina y retención de líquidos (edemas). El diagnóstico se confirma con los resultados de las pruebas de laboratorio que indiquen disfunción renal y células sanguíneas y proteína en la orina.
Si se sospecha de algo más grave, se realiza una biopsia renal para confirmar el diagnóstico. Esto se hace para determinar las causas y el alcance del tejido cicatricial. También, para estimar las posibilidades de revertir el daño.
Tratamiento del síndrome nefrítico
No existe un tratamiento específico para curar el síndrome nefrítico. Sin embargo, según la severidad de los síntomas y su causa, el médico sugerirá ciertos cuidados y medicamentos.
En todo caso, el objetivo principal del tratamiento es reducir la inflamación, el edema y la hipertensión. Si los riñones no fueran capaces de limpiar la sangre de toxinas y líquidos residuales, es probable que se requiera hacer diálisis.
Medidas de cuidado general
En la fase aguda, el tratamiento del síndrome nefrítico se basa principalmente en el reposo. También se hacen revisiones periódicas de peso corporal, presión arterial y estado tanto renal como cardiovascular. Para reducir los síntomas y evitar complicaciones, el médico puede sugerir:
- Mantener un buen balance hídrico y dietético diario.
- Una dieta hiposódica estricta con restricción de líquidos.
- En caso de insuficiencia renal y oliguria, también se deben restringir los fosfatos y el potasio.
- Se aconseja una dieta hipoproteica.
Medidas farmacológicas

1. Antibióticos
En el tratamiento del síndrome nefrítico, se administrarán antibióticos solo si existe una infección bacteriana activa. La fórmula y dosis puede variar en función del paciente, de la causa y el nivel de gravedad. Habitualmente, se utilizan:
- Penicilina G oral a dosis de 125 miligramos cada 6 horas, durante 10 días o penicilina benzatina intramuscular (600 000 o 1 200 000 U, dosis única).
- En pacientes alérgicos, se recurre a la eritromicina por vía oral (125-250 miligramos cada 6 horas) durante 10 días.
2. Diuréticos
Los diuréticos de asa se administran cuando existe una sobrecarga circulatoria clínica: edemas o hipertensión arterial. También están indicados si radiológicamente se detectan señales de insuficiencia cardíaca congestiva.
- La dosis de furosemida es de 0,5-2 mg/kg/día por vía oral, para casos moderados.
- Si hay una sobrecarga grave, la dosis puede aumentar hasta 10 mg/kg/día.
3. Antihipertensivos
Si a pesar de mejorar la dieta y los diuréticos no se estabiliza la presión arterial, se incluirán fármacos antihipertensivos en el tratamiento.
- No se aconsejan los inhibidores de la enzima de conversión de la angiotensina porque aumentan los niveles de potasio.
- Con acción vasodilatadora como la hidralazina a dosis de 0,5-2 mg/kg/día por vía oral.
- Antagonistas del calcio como el nifedipino 0,25-2 mg/kg/día, en 2 o 3 dosis.
4. Vasodilatadores
Ante crisis hipertensivas, encefalopatía hipertensiva y edema agudo de pulmón, se requiere hospitalización en una unidad de cuidados intensivos y se administran vasodilatadores.
- Bloqueadores alfa y beta como el labetalol (1,3 mg/kg/h, vía intravenosa, o 4 mg/kg/día en 1 o 2 dosis, vía oral).
- Nitroprusiato en perfusión intravenosa (0,5-8 μg/kg/min o 1-2 mg/kg/dosis/h).
5. Diálisis, una opción de tratamiento del síndrome nefrítico
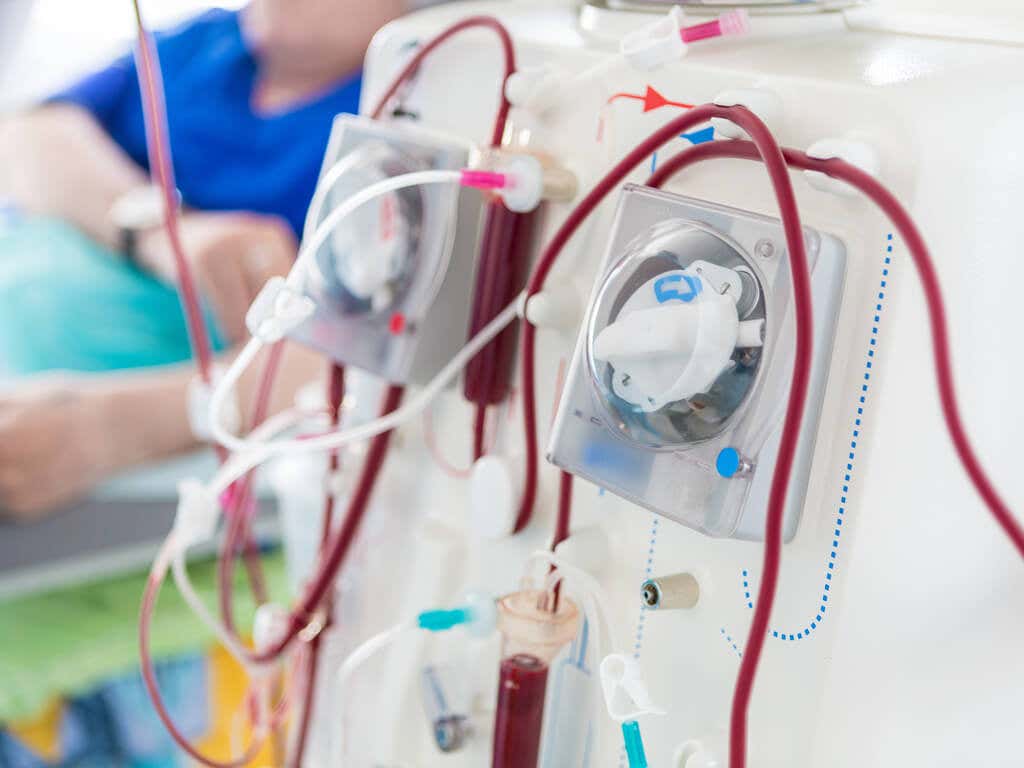
Un número reducido de pacientes con síndrome nefrítico llega a necesitar diálisis. Por lo general, se realiza cuando los riñones sufren daños que les impide funcionar correctamente.
Según sea el caso, el médico puede sugerir la diálisis peritoneal o la hemodiálisis.
Pronóstico
Con una intervención oportuna, la mayoría de los casos evolucionan de forma favorable. En unos días, se restablece una diuresis aceptable. Pasadas dos o tres semanas, desaparecen los edemas, la hipertensión y la hematuria.
No obstante, en ciertos casos, la hematuria puede persistir hasta 2 años sin que ello suponga complicaciones o un pronóstico desfavorable. Algunas de las complicaciones que podrían presentarse son la insuficiencia cardíaca congestiva (la más frecuente), la encefalopatía hipertensiva y la insuficiencia renal aguda.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Falk, R. J.; Jennette, J. C., and Nachman, P. H. (2000). “Primary glomerular diseases”. En: Brenner, B. M. (ed.). Brenner and Rector’s the Kidney. Philadelphia: WB Saunders, pp. 1297-1307.
- Appel, G.; D’Agati, V., and Rishhnam, J. R. (2000). “Secondary glomerular diseases”. En: Brenner, B. M. (ed.) Brenner and Rector’s the Kidney. Philadelphia: WB Saunders, pp. 1350-1448.
- Rodríguez Iturbe, B. (1994). Epidemic postestreptococcal glomerulonephritis (Nephrology Forum). Kidney Int, 25: 129-136.
- Holm, S. E. (1988). “The pathogenesis of acute post estreptococcal glomerulonephritis in new lights”, APMIS, 96: 189-193.
- Oliveira, D. B. G. (1997). “Postestreptococcal glomerulonephritis: getting to know and old enemy. Clin Exp Immunol, 107: 8-10.
